幽门螺旋杆菌感染很常见,感染与胃和十二指肠溃疡有关,但感染并不等同于症状或疾病,但幽门螺杆菌是一种危险的病原体,这是为什么呢?
幽门螺旋杆菌
胃黏膜细胞产生盐酸,胃中食物的消化发生在低pH条件下,但不完全耐酸。因此,在适当的条件下,它们被一层薄薄的保护性粘液覆盖。
非甾体抗炎药,例如乙酰水杨酸(阿司匹林),会损害胃粘膜并导致溃疡的发展,其中包括抑制前列腺素的合成,进而激活胃中粘液的产生。
细菌可以适应胃中的局部条件,尤其是在幽门中。它避开了 pH 值极低的区域,因此胃的内腔远离其壁。相反,它会迁移到胃壁细胞(黏膜上皮),在那里它会穿透覆盖细胞的黏液层。
在分泌更多盐酸的人中,细菌更容易定殖幽门,尤其是胃进入十二指肠的地方。通过这种方式,它避开了 pH 值明显较低的胃(强酸性反应)。另一方面,当盐酸分泌减少时,幽门螺杆菌会在整个胃中定殖。
细菌的运动是活跃的,这是由于特征形状和树枝的存在而发生的。然后幽门螺旋杆菌粘附在上皮细胞上,甚至穿透它们。
幽门螺旋杆菌
确定幽门螺杆菌感染影响的一个重要因素是免疫系统对细菌的反应。幽门螺杆菌代谢的另一种已知毒性产物是氨。它是一种弱碱,因此它可以中和周围环境中的盐酸,使细菌更容易存活。
它由尿素制成,幽门螺旋杆菌使用的酶称为“尿素酶”(来自拉丁词尿素,即尿素)。脲酶将尿素分解成二氧化碳和氨。幽门螺杆菌分泌的脲酶活性构成了检测该细菌的重要测试的基础。
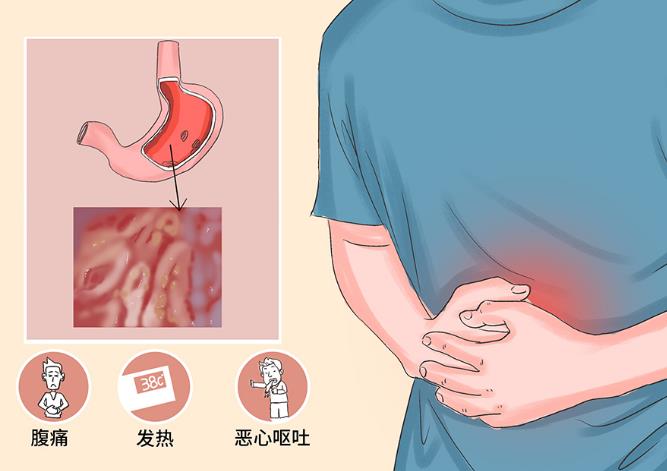
至于致癌的原因,假设细菌本身不会引起导致癌症的突变,而是刺激局部炎症反应,其典型特征是白细胞浸润和局部产生无损伤DNA激进分子。
正是它们在局部起作用,启动了癌细胞的发展。另一种假设的机制是由幽门螺杆菌损伤的上皮细胞死亡引起的。通过用来自上皮储备池的新分裂细胞替换这些细胞来填充空腔。
幽门螺旋杆菌
结果,突变(潜在的癌细胞)细胞可以进入分裂周期。因此,由毒株引起的慢性炎症反应和分裂细胞的累积突变同时发生是危险的。
根据目前的知识,幽门螺旋杆菌引起的胃肠道感染与胃癌之间存在关联。这种细菌不会直接导致导致癌症发展的人类 DNA 突变,而是通过维持慢性炎症来促进它们的发生。
于是就有了所谓 肿瘤促进剂。在消化性溃疡或慢性炎症的基础上,在胃中发生癌变。
推荐阅读:
中医药,逆转肝纤维化的希望与挑战,保肝护肝的中草药都有哪些?
肾结石痛到怀疑人生?医生指点:4种不开刀的治疗方案,建议收藏